OFTALMOLOGOS EN QUITO
NORTE DE QUITO
SUR DE QUITO
VALLES DE QUITO
OFTALMOLOGOS EN EL NORTE |
TELEFONO |
DIRECCION |
SERVICIOS DE DIAGNOSTICO EN OFTALMOLOGIA |
2559870 - 2238905
|
Isabel La Católica N 24 - 37 y Madrid |
| Aguirre Moreno Javier | 2268177 |
Centro Médico Meditropoli Piso 3 Consultorio 312 |
| Almagro Patricio | 3230588 |
Instituto de Oftalmología Almagro |
| Almeida Moreno Germán | 2275674 |
Gregorio Bobadilla N38 - 65 y José Villalengua |
| Almeida Montero Alfonso | Suiza 209 y Av. Eloy Alfaro Clínica Santa Cecilia Piso 8 | |
| Almeida Montero Ramiro | 2274900 |
Suiza 209 y Av. Eloy Alfaro Clínica Santa Cecilia Piso 8 |
| Almeida Antonia | 2441692 |
Av. La Prensa N50 - 105 y Homero Salas |
| Alvarez Hermosa José | 2239784 |
Edificio Da Vinci Alemania y Pasaje Los Angeles |
| Alvira Gustavo | 2268246 |
Centro Médico Metropolitano Piso 2 Consultorio 213 |
| Allergan | 2477400 |
Avenida 10 de Agosto 10640 y Zambrano |
| Baquero R. Gustavo | 2266207 |
San Gabriel y Nicolás Arteta Torre Médica 1 Piso 3 |
| Britty Óptica | 2371569 |
Calle Fray Gonzalo de Vera OE1 - 127 - Tumbaco |
| Clínica de Ojos Santa Lucía | 2274900 |
Suiza 209 y Eloy Alfaro |
| Cabezas Xavier | 2267832 |
Centro Médico Meditrópoli |
| Campana Moreno Kyra | 2274771 |
Urb. Conclina Calle B N31 - 138 y Mariana de Jesús |
| Canseco T. Napoleón | 2230708 |
Páez y Veintimilla Torre C |
| Carrillo María Dolores | Hospital Axxix Avenida 10 de Agosto N39-155 y Diguja | |
| Carrillo Ramiro | Hospital Axxix Avenida 10 de Agosto N39-155 y Diguja | |
| C.E.V.C.E. | 2923840 |
Hospital Metropolitano Torres Médicas I Piso 1 Of.106 |
| Centro Cardiopediatría & Oftalmológico | 0997063694 |
Edificio Cetcus Polonia 101 y Avenida EloyAlfaro |
| Centro de Oftalmología - Santa María | 2527300 |
Santa María E4 - 399 y Amazonas |
| Carlos Chacón Pazmiño | 2274900 |
Clínica Santa Lucía Suiza 209 y Eloy Alfaro |
| Clínica Boreal | 3826733 |
Avenida 12 de Octubre y Av. Colón Edificio Torre Boreal |
| Clinivisión | 2275674 |
Bobadilla N38 - 65 y Villalengua |
| Clínica Oftálmica | Versalles N21-35 | |
| Clínica Oftalmológica Vistotal | 2255230 |
Avenida de los Shyris 3941 y Río Coca |
| Clínica Sancho | 2250324 - 0969093943 |
Av.6 de Diciembre N34-02 y Av. Eloy Alfaro |
| Chiriboga Felipe | 2240882 |
Alemania 1327 entre Amazonas y República |
| Chiriboga Grace | 2374628 |
Hospital de Los Valles Consultorio Médicos Piso 3 |
| Dávila Raúl | 2441692 |
Av. La Prensa N50 - 105 y Homero Salas |
| Deleg Aguilera Elvira | 2584289 |
Antonio Ante 343 y Vargas |
| Duque Katerine | 2440350 |
Suiza 209 y Eloy Alfaro |
| Espinoza Jorge | 2902893 |
Avenida Gran Colombia 15 - 73 Edif. Medex |
| Estrella Mogro Jorge | 2259361 |
Centro Médico Metropolitano PB |
| Estrella Paul |
|
Kenzen Medical Center. Consultorio 209 |
| Finol Pedro | Edificio Kenzen. | |
| Flor Arteaga Patricio | 2275673 |
Gregorio Bobadilla N38 - 65 y Granda Centeno |
| Freile María Isabel | 2378820 |
Hospital de Los Valles Piso 1 Consultorio 118 |
| Freire Luis Alberto | 2927082 |
Edificio Médico Solemni Alemania N38-50 y Alemania |
| Fundación Vista para Ciegos | Isabela Católica y Madrid | |
| Gabela Dávila Augusto | 2237594 |
Av. Eloy Alfaro N32 - 380 y Juan Severino |
| Gabela Gregorio | 2237790 |
Eloy Alfaro N32 – 380 y Juan Severino |
| Garcés María Augusta | 3316685 |
Vasco de Contreras N35 - 102 |
| Garcés Albán Neyner | 2249503 |
Centro Médico Axxis Voz Andes 260 y Av. América |
| Garcés Silvio Marío | 3316685 |
Vasco de Contreras N35 - 102 y Mañosca |
| Giuliano Salas Natalino Sebastien | 2267832 |
Centro Médico Meditropoli Piso 4 Consultorio 420 |
| Grijalva Cevallos Pedro | 0999193130 |
Edificio Eloy Alfaro Av. Eloy Alfaro e Inglaterra |
| González Patricia | 0992734509 |
Edificio Citimed Mariana de Jesús y Nuño de Valderrama Piso 4 Consultorio 416 |
| Guerra Galo | 2559870 |
Isabel La Católica N24 - 37 y Madrid |
| Instituto de Oftalmología Almagro | 3230588 |
Avenida Coruña E12 - 120 y Toledo Edificio Málaga |
| Jaramillo Almeida Alfonso | 2274900 |
Norte Suiza 209 y Av. Eloy Alfaro |
| Jaramillo Lara Rodrigo | 0987979000
|
San Gabriel y Nicolás Arteta Torre Medical III Piso 2 |
| Jiménez B. Patricia | 3220193
|
Hospital Metropolitano Torre Médica III Piso 1 |
| Jiménez B. Lizardo | 3220193
|
Hospital Metropolitano Torre Médica III Piso 1 |
| Landazuri Rubén | 0999196047 |
Laser Visión Av. 6 de Diciembre N34 - 02 |
| Landazuri de Guerra Delia | 2238905 |
Isabel La Católica N24 – 37 y Madrid |
| Larco Moncayo Sandra | 2275674 |
Gregorio Bobadilla N38 - 65 y Villalengua |
| Larco Roberto | 2239784 |
Centro Médico Da Vinci Consultorio 302 |
| Láser Center Visión 20/20 | 2241335 |
Avenida 6 de Diciembre N34 - 02 y Eloy Alfaro |
| López Suárez Pablo Sebastián | 2268173 |
Centro Médico Meditropoli Piso 2 Consultorio 211 |
| López Silva Gerardo | 2222367 |
Polonia N30 - 15 y Av. Eloy Alfaro |
| Llerena C. Tania | 2378989 |
Consultorios Hospital de los Valles |
| Llerena Tania | 2977900 |
Hospital de Los Valles - Cumbaya |
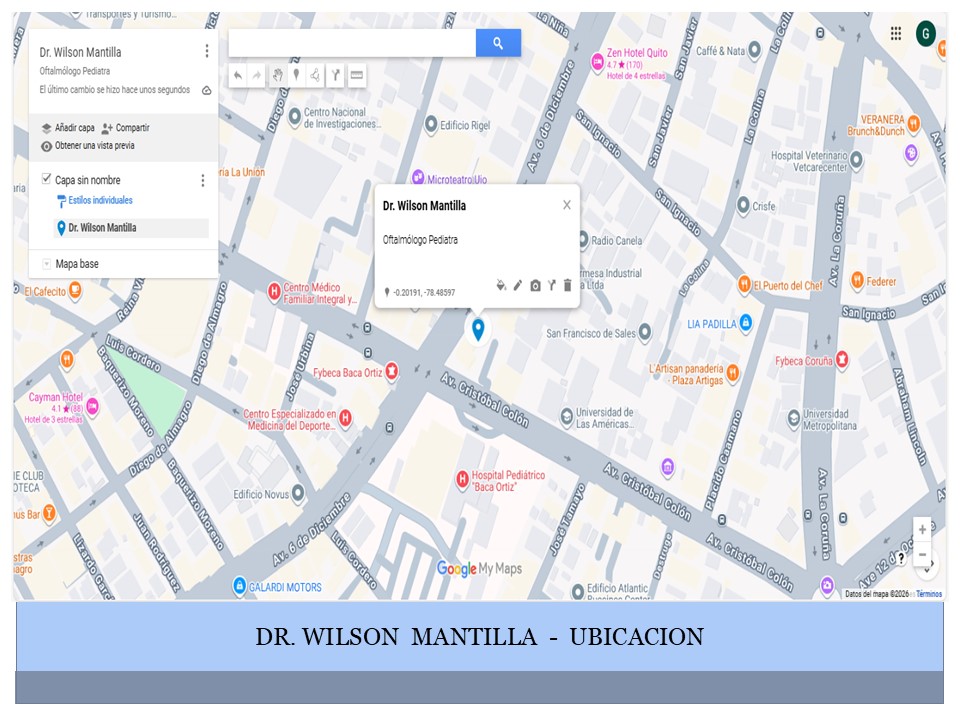
| Mantilla Ruiz Wilson | 2235852 |
Av.6 de Diciembre 2130 y Colón Edificio Antares |
| Mantilla Anderson Luis | 2436575 |
Av. Mariana de Jesús y Calle A Ed. Diagnóstico 2000 |
| Marín Ana Luisa | 2458377 |
Av. Gaspar de Villaroel E4 - 50 y Av. Amazonas |
| Merino Hugo | 2545390 |
Veintimilla 1394 Of.302 |
| Morales María Belén | 2559870 |
Isabel La Católica N24 - 37 y Madrid |
| Moreno Jarrín Juan | 2527300 |
Santa María E4 - 399 y Amazonas |
| Negrette Johanna | 096 898 2927 |
Edificio Kenzen. Piso 6. Consultorio 604- Calle Voz Andes y Av America. |
| Novo Visión Centro Oftalmológico | 3825226 |
Eloy Alfaro N29 – 235 y Alemania Edif. Fortune Plaza Piso 4 |
| Oftalmo Pichincha | 2230708 - 2231293 |
Consultorios Médicos Pichincha Veintimilla E3-07 y Páez |
| Oftalmotec | 2266950 |
Avenida Mariana de Jesús Oe-8 y N. Arteta |
| Óptica Pérez | 5127178 |
Centro Comercial Quitus Local 49 |
| Óptica Torres | 2540341 |
Bajos del Edificio Fierro - Avenida Colón y Ulloa |
| Padilla Diego | 6000399 |
Murgeon N558 y América Centro Médico Milenium Piso 2 |
| Pailacho Aura Lucía | Consultorios de Clínica Pichincha | |
| Pérez Koller Ana Cristina | 2923840 |
Hospital Metropolitano Torres Médicas |
| Pérez Polit Esther | 3317721
|
Vozandes N39 - 130 y América Edif. Ankara Piso 5 |
| Pitarque José | 2268173 |
Centro Médico Meditrópoli |
| Ponce S. Marlene | 2378843 |
Hospital de Los Valles Piso 1 Consultorio 102 |
| Presbicenter | Centro Médico Meditrópoli Piso 4 Consultorio 420 | |
| Proaño Roberto | Hospital Alianza del Ecuador | |
| Quiroga Reyes Carlos | 3220024
|
Hospital Metropolitano Torre Médica II |
| Rodríguez Christian | 0984095237 |
Clinivisión Bobadilla y Villalengua |
| Rodríguez Borja Andrés | 2923840 |
Torres Médicas Hospital Metropolitano |
| Rodríguez M. Fernando | 3220008
|
Hospital Metropolitano Torre Médica I PB |
| Román Marco Antonio | 2528994 |
Cordero 410 y Av. 6 de Diciembre |
| Rotenback Clavijo Ricardo | 2236884 |
Versalles 731 y Pérez Guerrero |
| Salazar Zambrano Raúl | 3220301 |
Hospital Metropolitano Torre Médica III PB 003 |
| Salgado Andrés | Hospital Metropolitano Torre III Consultorio 207 | |
| Salvador María Elena | 2542153 |
Av. 10 de Agosto N14 - 107 y Riofrío Ed. Benalcazar 1000 |
| SM Instituto de la Visión | 3826104 |
Av. Orellana E11 - 75 y Coruña |
| Sancho Byron | 2250324 - 0969093943 |
Av.6 de Diciembre N34-02 y Av. Eloy Alfaro |
| Sancho Christian | 2250324 - 0969093943 |
Av.6 de Diciembre N34-02 y Av. Eloy Alfaro |
| Sancho Ligia | 2250324 - 0969093943 |
Av.6 de Diciembre N34-02 y Av. Eloy Alfaro |
| Sandoval Vaca Armando | 3220312 |
Hospital Metropolitano Torre Médica I |
| Suárez Gustavo - Suárez Oftalmología | 2234844 - 2238905 |
Isabel La Católica N 24 - 37 y Madrid |
| Suárez Pablo - Suárez Oftalmología | 2234844 - 2238905 |
Isabel La Católica N 24 - 37 y Madrid |
| Torres Judith | 2900363 |
Edificio Consultorios Pichincha - Centro Médico Benalcazar |
| Torres Valenzuela Edison | 2542186 |
San Gregorio 335 y Versalles |
| Torres Gladys | 2520835 |
Páez N23 y Veintimilla Torre C Piso 3 |
| Unda V. Iván | 3826733 |
Edificio Boreal Av. 12 de Octubre y Colón Consultorio 311 |
| Urresta Sofía | 2927082 |
Edificio Médico Solemni Alemania N38-50 y Alemania |
| Vásquez Ana María | 3220100 |
Hospital Metropolitano Torre Médica II |
| Velastegui Ubaldo | 2505680 |
Av. Pérez Guerrero 731 y Versalles esquina. |
| Villegas Paredes Patricio | 0987534055 |
Hospital Axxis Piso 8 Av.10 de Agosto N39 - 155 |
| Zambrano Renato | 3340673 |
General Dayuma N45 - 261 y de Las Malvas |
| Zurita Jorge | 2542153 |
Edificio Benalcazar 1000 Av. 10 de Agosto N14 - 107 |